
La menopausa è un momento importante nella vita di ogni donna, accompagnato da cambiamenti fisiologici che non devono essere vissuti come disturbi che non si possono risolvere.
L’atrofia vaginale è un problema comune che si manifesta con bruciore, secchezza, prurito vaginale, irritazione e dolore durante il rapporto sessuale (dispareunia).
Alla base dei sintomi e dei disagi c’è il calo di estrogeni, che si riscontra dopo la menopausa (fisiologica, indotta chirurgicamente o conseguente a terapie antitumorali).
Questi sintomi, che con il tempo tendono ad acuirsi, hanno ripercussioni sulla vita sessuale già in parte compromessa dalla riduzione della libido legata alla carenza ormonale e possono causare profonde alterazioni dei rapporti di coppia e della qualità della vita.
Trattamento dell’Atrofia Vaginale
La terapia ormonale sostitutiva in post menopausa rappresenta un presidio fondamentale per risolvere questi problemi. Tuttavia, molte donne non accettano il trattamento ormonale e purtroppo alcune presentano controindicazioni assolute a qualsiasi trattamento ormonale (donne in terapia per tumori alla mammella).
Affrontare il problema e alleviarne la portata negativa è possibile attraverso il ricorso al laser, esso consente un nuovo trattamento non ormonale finalizzato a migliorare lo stato delle strutture vaginali ed è indicato e sicuro anche nelle donne operate per tumori ormono-dipendenti.
Non si tratta di chirurgia estetica, ma di un trattamento che porta a un recupero della funzione vaginale perduta a causa della carenza ormonale e dell’invecchiamento dei tessuti.Laser e Atrofia vaginale
L’atrofia vaginale rappresenta attualmente, una delle maggiori indicazioni al laser vaginale, il laser in una particolare modalità, denominata SMOOTH, è in grado di offrire una opportunità terapeutica unica per il ripristino funzionale della vagina, in particolare per chi non vuole o non può affidarsi alla terapia ormonale.
L’azione del laser determina un ripristino funzionale delle strutture vaginali con una procedura ambulatoriale, sicura ed indolore. Il trattamento affronta il problema senza ricorrere a farmaci e agisce sui meccanismi che portano alla atrofia vaginale con secchezza e perdita di elasticità dei tessuti, eliminando prurito, irritazione e i dolori legati al rapporto sessuale.
La procedura viene eseguita utilizzando una avanzata tecnologia a doppia lunghezza d’onda con il sistema laser TimeWalker, il quale con una sonda robotizzata inserita in vagina stimola la produzione e il rimodellamento del collagene migliorando in tal modo la funzione dei tessuti vaginali.
E’ un trattamento doloroso?
La procedura è ambulatoriale, non prevede anestesia in quanto indolore e non necessita di incisioni o punti di sutura. La durata del trattamento è di circa 50 minuti.
I risultati sono evidenti già dopo la prima seduta anche se abitualmente il trattamento completo richiede 2-3 sedute a distanza di circa 30 giorni. La quasi totalità (96%) delle donne trattate riferisce un effettivo miglioramento della qualità della vita e dei rapporti sessuali.
Quanti cicli di trattamento devo eseguire?
La decisione su quanti cicli di trattamento saranno necessari sarà comunque presa dal ginecologo che giudicherà in funzione della risposta al trattamento e della severità del disturbo iniziale.
Ci sono effetti collaterali?
Gli effetti collaterali e i rischi per le pazienti sono veramente minimi: solo il 5% delle donne riferisce di effetti collaterali transitori: leggeri arrossamenti, piccoli fastidi non allarmanti immediatamente successivi alla seduta, fastidi che solitamente si risolvono spontaneamente in una giornata e con l’applicazione di creme lenitive.
Dopo il trattamento si sconsiglia avere rapporti per 3-4 giorni, effettuare il bagno caldo in vasca e l’esercizio fisico intenso.
I risultati degli studi dimostrano significativi miglioramenti delle condizioni vaginali con miglioramento dei rapporti, della qualità di vita e della soddisfazione sessuale nel 80 % delle pazienti.
Se stai riscontrando i sintomi dell’atrofia vaginale o sei preoccupata per i disturbi associati alla menopausa, prurito genitale, bruciori vulvo vaginali, secchezza vaginale, rapporti dolorosi, accorciamento e restringimento del canale vaginale, contatta lo Studio Santeufemia per definire il trattamento adeguato alle tue esigenze.
Consulenza gratuita
Convenzione studio Santeufemia – Associazione aBRCAdabra Onlus
Lo studio Santeufemia, affiliato dell’accademia VELA ( Vaginal Erbium Laser Academy) ha stipulato, una convenzione con l’associazione aBRCAdabra Onlus nata per sostenere tutti i portatori di mutazioni genetiche BRCA 1 e BRCA 2 e le loro famiglie. L’ associazione, tra i suoi molteplici scopi, ha il compito di supportare queste persone che hanno una elevata percentuale di sviluppo del cancro al seno o all’ovaio in età molto giovane e con forme particolarmente aggressive. Come è noto, le donne trattate per tumore della mammella o per tumori ormono-dipendenti non possono utilizzare alcun trattamento estrogenico, per cui vanno inevitabilmente incontro a disturbi di atrofia vaginale ( secchezza, prurito, irritazioni), incontinenza urinaria e difficoltà o impossibilità ad avere rapporti (dispareunia).
In esse l’unico trattamento in grado di migliorare lo stato delle strutture vaginali ripristinando la fisiologica funzione della vagina e consentire la ripresa di normali rapporti è: il trattamento vaginale con il Laser Erbium Fotona Smooth, che consentirà loro, dopo il dramma della malattia, di poter tornare a rivivere la propria sessualità con il proprio partner. Questo innovativo sistema Laser, infatti, determina un vero ripristino funzionale della vagina, mediante trattamenti ambulatoriali, indolori e senza tempi di recupero.
In genere sono necessari almeno 3 trattamenti con intervallo di circa 1 mese.
L’obiettivo del progetto della convenzione stipulata tra l’associazione aBRCAdabra Onlus e lo Studio Santeufemia è quello di:
offrire alle sue associate due sedute laser su tre gratuite:
Per cui per effetto di tale convenzione:
la prima seduta sarà a carico dello studio
la seconda a carico della paziente
la terza a carico della associazione.
Per ulteriori informazioni si consiglia di contattare lo studio Santeufemia 3381267006
(aBRCAdabra Onlus – tel 3517717451 E-mail segreteria@abrcadabra.it – www.abrcadabra.it)




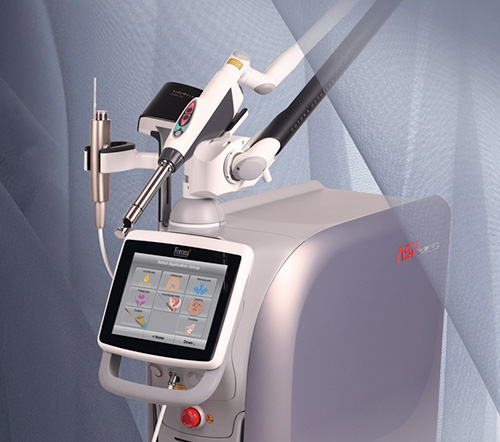
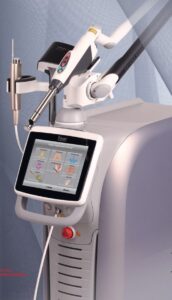 Oggi la tecnologia laser ha raggiunto livelli di eccellenza con risultati ben più efficaci rispetto a quella standard di qualche anno fa.
Oggi la tecnologia laser ha raggiunto livelli di eccellenza con risultati ben più efficaci rispetto a quella standard di qualche anno fa. 
 L’utero e la vagina sono
L’utero e la vagina sono





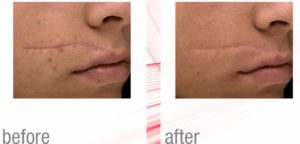
 Il Lichen sclerosus vulvare è una malattia autoimmune, provocata dai nostri anticorpi, che ‘per errore’ attaccano parti sane del nostro organismo e nel caso specifico i tessuti vulvo-vestibolari.
Il Lichen sclerosus vulvare è una malattia autoimmune, provocata dai nostri anticorpi, che ‘per errore’ attaccano parti sane del nostro organismo e nel caso specifico i tessuti vulvo-vestibolari.

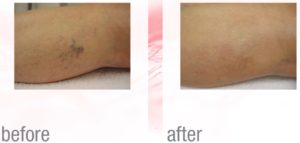 Le lesioni vascolari cutanee rappresentano un ampio capitolo della dermatologia, possono essere congenite o acquisite. Le lesioni vascolari congenite comprendono gli emangiomi e le malformazioni vascolari come i capillari semplici.
Le lesioni vascolari cutanee rappresentano un ampio capitolo della dermatologia, possono essere congenite o acquisite. Le lesioni vascolari congenite comprendono gli emangiomi e le malformazioni vascolari come i capillari semplici.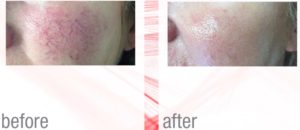 e/o profonda: in caso di sospetto di una patologia venosa cronica sottostante, verrà consigliato un esame specialistico con eco color doppler vascolare.
e/o profonda: in caso di sospetto di una patologia venosa cronica sottostante, verrà consigliato un esame specialistico con eco color doppler vascolare.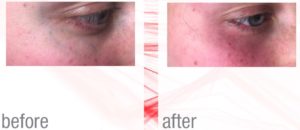 Anche le malformazioni vascolari, come angiomi spider e rubino del viso e del corpo, possono essere eliminate con una o due sedute. Anche in questo caso possono formarsi piccolissime vescicole che dovranno essere trattate con crema antibiotica.
Anche le malformazioni vascolari, come angiomi spider e rubino del viso e del corpo, possono essere eliminate con una o due sedute. Anche in questo caso possono formarsi piccolissime vescicole che dovranno essere trattate con crema antibiotica.
 Le smagliature sono una manifestazione cutanea molto comune sia nelle donne che negli uomini e possono influire sul livello di fiducia di una persona nel proprio corpo.
Le smagliature sono una manifestazione cutanea molto comune sia nelle donne che negli uomini e possono influire sul livello di fiducia di una persona nel proprio corpo.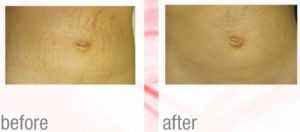 In questa fase le smagliature vengono trattate con raggi laser frazionati. Il laser frazionato provoca lesioni cutanee frazionate in quanto fornisce calore con precisione alle linee delle smagliature e al tessuto cutaneo adiacente. Le smagliature trattate in questa fase del trattamento iniziano a rimodellarsi e ad appianarsi nelle successive settimane dall’interno verso l’esterno.
In questa fase le smagliature vengono trattate con raggi laser frazionati. Il laser frazionato provoca lesioni cutanee frazionate in quanto fornisce calore con precisione alle linee delle smagliature e al tessuto cutaneo adiacente. Le smagliature trattate in questa fase del trattamento iniziano a rimodellarsi e ad appianarsi nelle successive settimane dall’interno verso l’esterno.